TRATAMIENTOS
Existen varios tipos de tratamiento para el cáncer de mama. Los principales son: cirugía, radioterapia, quimioterapia y terapia hormonal. Es común que se combinen varios o todos estos tratamientos, dependiendo del caso de cada paciente.
Se le llama terapia adyuvante al tratamiento que se da después de realizar una cirugía terapéutica, incluso cuando ya no se detecten células de cáncer. El objetivo de este tratamiento es impedir que el cáncer regrese. La quimioterapia y radioterapia son ejemplos de tratamientos adyuvantes, cuando son administrados después de la cirugía. No todos los pacientes requieren terapia adyuvante, esto dependerá del tipo de cáncer que se haya tenido, el estadio en el que fue tratado y el tipo de cirugía que se realizó.
Por otro lado, la terapia neoadyuvante se refiere al tratamiento que se da antes de realizar la cirugía (por ejemplo quimioterapia, radioterapia o terapia hormonal), con el objetivo de reducir el tamaño del tumor y que la cirugía sea algo más sencilla. Es muy importante hablar con su médico para que aclare sus dudas al respecto de qué tratamiento es el indicado para usted, si habrá necesidad de combinar tratamientos y qué esperar antes, durante y después del mismo.
CiruGía
La mayoría de los pacientes con cáncer de mama requieren de una cirugía para remover el tumor y también se utiliza para obtener una muestra de los ganglios linfáticos que se encuentran bajo la axila y estudiarlos para evaluar si el cáncer se pudo haber dispersado. Las opciones quirúrgicas para tratar el cáncer de mama incluyen la cirugía conservadora de mama y la mastectomía.

La cirugía conservadora consiste en remover solamente una sección de la mama, donde se encuentra el tumor, pero no la mama completa. Este tipo de cirugía puede ser una lumpectomía, en la que se remueve solamente el tumor con un estrecho margen de tejido sano, o la cuadrantectomía, en la que se remueve el tumor y un margen más amplio de tejido alrededor (una cuarta parte de la mama). El tejido que se reseca durante la cirugía se envía con el patólogo para que lo analice y determine si con esa cirugía fue posible remover todo el cáncer o si es necesario otra cirugía.
Es frecuente que la cirugía se acompañe de tratamiento posterior (tratamiento adyuvante) con radioterapia y/o quimioterapia.
La mastectomía consiste en remover la mama completa. Existen varios tipos de mastectomías. Puede ser la mastectomía simple (también llamada mastectomía total), en la cual se remueve la mama completa incluyendo el pezón, pero sin quitar los ganglios linfáticos ni el músculo de la pared del pecho. Otra variante es la mastectomía con preservación de la piel en la cual se remueve el tejido completo de la mama, pero preservando la piel (incluso a veces el pezón y la areola), la cual suele utilizarse cuando va a realizarse una cirugía reconstructiva inmediatamente. Finalmente, la mastectomía radical modificada consiste en una mastectomía simple más la remoción de los ganglios linfáticos axilares.
Es frecuente que la cirugía se acompañe de tratamiento posterior (tratamiento adyuvante) con radioterapia y/o quimioterapia.
El sistema linfático está formado por ganglios y conductos que se encargan de drenar líquido de los tejidos y transportar productos de desecho. Si los ganglios y conductos linfáticos de la axila son removidos durante la cirugía, es posible que el brazo no pueda drenarse correctamente y por eso se inflama. El linfedema suele aparecer a los meses de la cirugía pero también puede aparecer varios años después. Actualmente existen muy buenas opciones para reconstruir la mama después de una cirugía para tratar el cáncer de mama. La cirugía reconstructiva puede llevarse a cabo durante la misma cirugía conservadora o mastectomía, o más tarde. Esta cirugía tiene como objetivo restaurar la forma y apariencia de las mamas. Es importante considerar esta opción antes de realizar la primera cirugía y hablarlo con el cirujano y cirujano plástico para que desarrollen un plan de tratamiento adecuado. Existen varias opciones como implantes de silicona, de solución salina o incluso de tejido de otras partes del cuerpo.
Quimioterapia

La quimioterapia es un tratamiento que consiste en la administración de fármacos que eliminen las células cancerígenas, ya sea matándolas directamente o impidiendo que se dividan. La quimioterapia puede ser administrada por medicamentos orales, inyectados en alguna vena o músculo, afectando las células de todo el cuerpo (quimioterapia sistémica), o aplicados directamente en algún órgano o tejido afectando únicamente las células que se encuentren ahí (quimioterapia regional). El tipo de quimioterapia que se utilizará, dependerá como siempre, del tipo de cáncer y estadio en que se encuentre.
La quimioterapia puede tener diversos efectos adversos. Los fármacos que se utilizan en la quimioterapia actúan atacando las células que se dividen rápidamente (que es el caso de las células del cáncer),. Sin embargo existen otras células normales en el cuerpo que también se dividen rápidamente, como las del cabello, tracto gastrointestinal, médula ósea, etc., y también son afectadas por la quimioterapia. Es por esto que los principales efectos adversos de la quimioterapia están relacionados con la afección de las células normales de estos tejidos.
Es importante mencionar que la mayoría de los efectos secundarios causados por la quimioterapia desaparecen una vez que termina el tratamiento, otros efectos son más comunes con el uso de ciertos medicamentos en específico, pero no con otros. Otro punto importante es que la aparición de los efectos adversos también dependerá de cada mujer; hay pacientes que presentan varios de los efectos, mientras que algunas presentan pocos de ellos. Es muy importante hablar con su médico sobre los efectos adversos que se presenten durante la quimioterapia para evaluar el esquema de tratamiento y para considerar medicamentos que pueden ayudar a disminuir algunos efectos.
Entre los efectos adversos más comunes de la quimiterapia están la pérdida de cabello, úlceras en la boca, náusea, vómito, aumento o pérdida del apetito, baja cuenta de células sanguíneas (lo cual puede derivar en aumento de infecciones, formación de hematomas y fatiga, entre otras cosas) En mujeres jóvenes puede haber cambios en los ciclos menstruales y la fertilidad, pero esto depende de la edad de la paciente y otros factores. Algunos fármacos pueden producir neuropatía, es decir, daño a los nervios periféricos (no al cerebro ni médula espinal), principalmente en las manos y pies, y producir dolor, entumecimiento y otras molestias. Algunos fármacos pueden causar daño permanente al corazón, pero esto depende del fármaco que se utilice, de la dosis y del tiempo de tratamiento; los médicos evalúan muy cuidadosamente la aparición de este tipo de efectos y el correcto funcionamiento del corazón. Algunas mujeres también han reportado problemas de concentración y de memoria, pero no son efectos permanentes. Existe también un mayor riesgo de padecer leucemia en comparación con las mujeres que no reciben quimioterapia, pero esta es una complicación muy rara, aunque igual debe vigilarse.
Como se menciona anteriormente, es importante mencionarle al médico cualquier síntoma que se presente durante el tratamiento, pues esto le servirá para evaluar el esquema de tratamiento, así como ayudarle a tratar algunos de los signos y síntomas que pudieran presentarse y darle orientación al respecto.
Radiación
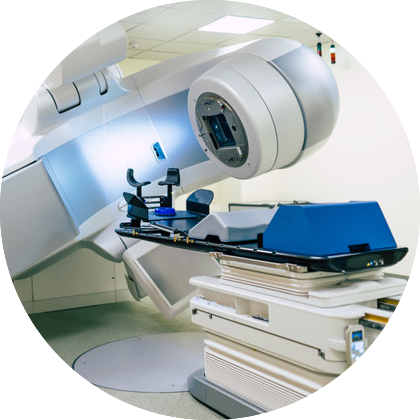
La radiación es otro tratamiento empleado para el cáncer de mama que consiste en utilizar rayos de alta energía u otros tipos de radiación que destruyen las células cancerígenas y evitan que éstas vuelvan una vez que se hayan eliminado. Existen dos tipos de radioterapia; la radiación externa y la interna. El tipo de radiación y la forma en la que se empleará dependerá del tipo de cáncer y estadio en el que se esté tratando. La radioterapia es comúnmente empleada en pacientes que han tenido una cirugía conservadora de mama. Sin embargo también puede acompañar a una mastectomía cuando se han encontrado células cancerígenas en los ganglios linfáticos, o cuando hay metástasis a huesos y cerebro, por ejemplo.
En la terapia con radiación externa, una máquina fuera del cuerpo enfoca el rayo hacia la parte afectada de la mama, la cual dependerá del tamaño del tumor, del tipo de cirugía que se haya realizado y si hay o no ganglios linfáticos involucrados. Si la radioterapia va a administrarse después de una cirugía, generalmente se espera un mes o más, hasta que el tejido se haya recuperado de la misma. Si el tratamiento también incluye quimioterapia, generalmente se esperará a que se haya concluido con el tratamiento de quimioterapia para iniciar con la radioterapia. El procedimiento es indoloro y cada sesión es relativamente corta (algunos minutos). Algunos efectos adversos de la radioterapia son inflamación de la mama, sensación de pesadez, fatiga, e irritación de la piel (parecido a una quemadura de sol). Dichos cambios suelen durar algunos meses en desaparecer. También pueden aparecer algunos otros cambios en el tejido de la mama, como que ésta se haga más firme y pequeña, por lo que es importante considerarlo si se está pensando en una cirugía reconstructiva.
La radiación interna, también llamada braquiterapia o radiación por implante, consiste en pequeños implantes en forma de semillas, catéteres, perdigones, etc. que se ponen dentro o cerca del tumor y emiten la radiación.
Este tipo de radioterapia se puede utilizar en pacientes que tuvieron una cirugía conservadora de mama y que reciben radioterapia externa para que el área del tumor reciba una dosis extra de radiación, o puede utilizarse en lugar de la radiación externa. Una vez más, el tipo de cáncer, el tamaño del tumor y las características de cada paciente serán las determinantes del tipo de terapia que se va a utilizar. Los efectos secundarios de la braquiterapia incluyen enrojecimiento, inflamación, dolor, formación de hematomas, infección del área y fatiga.
Terapia Hormonal

La terapia hormonal está enfocada en remover las hormonas y/o bloquear sus receptores para evitar que promuevan el crecimiento del tumor de la mama. Como se mencionó anteriormente, los estrógenos y la progesterona son las principales hormonas que estimulan el crecimiento de tumores en la mama, por lo que la terapia se enfoca a bloquear la acción de dichas hormonas. El tamoxifeno es uno de los fármacos más utilizados en pacientes que se encuentran en etapas tempranas del cáncer de mama o con metástasis, pero además es importante evaluar si el cáncer tiene receptores positivos para éstas hormonas.
Los efectos adversos más comunes de la terapia hormonal incluyen fatiga, bochornos, sequedad vaginal o sangrados, cambios de humor. Otros efectos adversos más serios, pero menos frecuentes son el incremento de riesgo de desarrollar cáncer de endometrio (en el útero) en mujeres post-menopaúsicas y la formación de coágulos, que generalmente se forman en las piernas, pero a veces pueden irse a los pulmones y generar un embolismo pulmonar. Al igual que en cualquier otro tipo de tratamiento, es importante reportarle al médico cualquier signo o síntoma que se presente, como sangrados intermenstruales o sangrados después de la menopausia, dolor en el pecho, falta de aire, etc.
UNA CONSECUENCIA DE LOS TRATAMIENTOS PUEDE SER EL LINFEDEMA
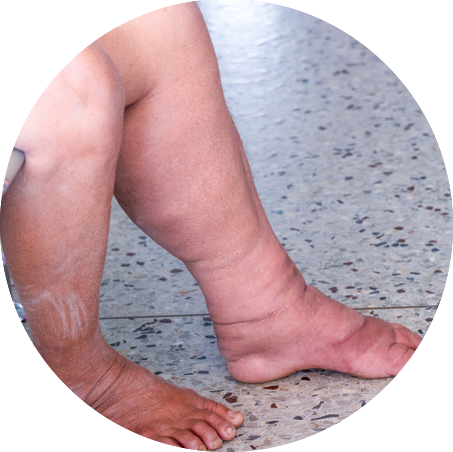
El linfedema puede aparecer como un efecto secundario a la remoción de los ganglios linfáticos. ¿Cómo saber si está desarrollando linfedema? Aparecen signos y síntomas como inflamación del brazo y mano, rigidez, sensación de pesadez, dolor y entumecimiento. El linfedema aparece en aproximadamente el 30% de las mujeres a quienes se les extirpan los ganglios linfáticos axilares, pero no hay una manera exacta de predecir quiénes lo desarrollarán y quiénes no. La mayoría de las pacientes que desarrollan linfedema lo hacen durante el primer año tras la cirugía, pero el riesgo de padecerlo es permanente.
Las mujeres a quienes les extirparon muchos o todos los ganglios linfáticos tienen un mayor riesgo de padecer linfedema, así como aquellas que recibieron radioterapia. Otros factores que aumentan el riesgo de presentar linfedema son: el uso de ropa muy apretada, la obesidad, las infecciones, cargar cosas pesadas, el calor y el exponerse mucho al sol. Los prinicipales factores protectores son la actividad física y realizar ejercicios para el brazo operado desde tan pronto como una semana después de la cirugía.
Para prevenir la aparición de linfedema, se recomienda:
- Evitar infecciones y quemaduras en la extremidad afectada, por eso hay que protegerse las manos al realizar tareas como cortar, coser, cocinar, cortarse las uñas, etc.
- Evitar depilarse las axilas con rastrillo y con cerca caliente. En lugar de esto pueden utilizarse cremas, aunque hay que consultar al médico porque algunas pueden irritar la piel.
- Cuando se tome la presión arterial o reciba una inyección, hay que procurar que se haga en el brazo contrario al afectado.
- No realizarse acupuntura en ese brazo.
- No consumir alcohol, tabaco y café.
- Evitar las picaduras, mordeduras y rasguños de animales. Si se vive en un lugar donde hay muchos mosquitos, utilizar repelente y cubrirse con prendas de manga larga.
- Usar jabones neutros.
- No realizar grandes esfuerzos con ese brazo, como cargar bolsos y maletas.
- Es favorable realizar alguna actividad que mejore la circulación de las extremidades, como la natación.
Realizar ejercicios leves como levantar el brazo de vez en cuando, abrir y cerrar la mano con el objetivo de mejorar la circulación del brazo y evitar la inflamación.
Una vez que el linfedema ha aparecido, no hay cura. Sin embargo, si se comienza con tratamientos de rehabilitación ante la aparición de los primeros síntomas, muchas veces puede detenerse el avance del problema. Lo más importante es intentar prevenirlo, siguiendo las recomendaciones antes mencionadas.


